介入治疗VS传统手术,到底谁更胜一筹?
在医疗技术不断发展的当下,介入治疗与传统手术作为两种重要治疗手段,在临床应用中发挥着关键作用。不过,它们在诸多方面存在显著差异。了解这些差异,有助于患者根据自身病情做出更合适的治疗选择,下面就带大家一探究竟。

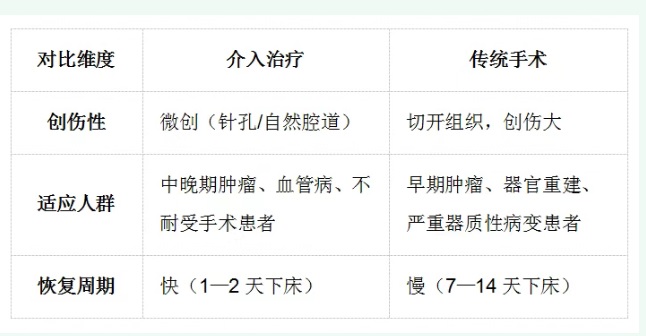
创伤程度与切口大小
介入治疗
特点:以微创为核心,多数情况下无需开刀。通过穿刺针或自然腔道(如血管、消化道)置入导管等器械,切口通常仅为针孔大小(1—2毫米),或
利用人体自然通道,几乎无体表创伤。
举例:肝癌的经肝动脉化疗栓塞术(TACE),仅需在大腿根部穿刺股动脉,通过导管进入肝脏血管治疗,体表无明显切口。
传统手术
特点:需切开皮肤及组织,切口大小根据手术部位和类型而定,通常为几厘米至十几厘米,对机体组织损伤较大。
举例:传统肝癌切除术需在腹部切开10—20厘米的切口,暴露肝脏后切除病灶,创伤显著。
治疗路径与技术依赖
介入治疗
路径:依赖医学影像设备(如DSA、CT、超声)实时引导,通过导管、导丝等器械精准到达病灶,类似“导航定位”。
技术核心:融合影像诊断与微创治疗,强调“精准局部干预”,如血管介入通过栓塞血管“饿死肿瘤”,非血管介入通过消融直接杀灭病灶。
传统手术
路径:通过外科切口直接暴露病灶,医生肉眼观察或借助手术器械进行切除、缝合等操作,依赖解剖学知识和手术技巧。
技术核心:以“切除、修复、重建”为主要手段,如肿瘤切除需直接切除病变组织及周围部分正常组织。
适应证与治疗场景
介入治疗
适用范围:无法耐受传统手术的高龄、体弱患者(如晚期肿瘤患者);需保留器官功能的疾病(如子宫肌瘤栓塞术可保留子宫);血管性疾病(如动脉硬化闭塞、肺栓塞)、肿瘤姑息治疗等。
局限性:对大范围器质性病变(如巨块型肿瘤)、需复杂器官重建的疾病效果有限。
传统手术
适用范围:早期肿瘤根治(如胃癌、结肠癌根治术);器官严重器质性损伤(如破裂的脾切除、骨折内固定);需解剖重建的疾病(如消化道吻合、心脏瓣膜置换)。
局限性:对多发转移灶、高龄患者耐受性较差,且可能影响器官功能。
术后恢复与并发症
介入治疗
恢复速度:创伤小,术后疼痛轻,多数患者1—2天可下床活动,住院时间短(3—7天)。
并发症:风险较低,常见如穿刺部位出血、感染(概率远低于传统手术),或因药物/器械引起的局部反应(如栓塞后综合征)。
传统手术
恢复速度:切口愈合需7—14天,术后疼痛明显,卧床时间长,住院周期通常1—2周,完全康复可能需数月。
并发症:风险较高,可能出现切口感染、脏器损伤、出血、粘连等,尤其对心肺功能差的患者风险更高。
治疗目标与策略
介入治疗
目标:以“局部精准干预”为主,可单独使用(如早期肝癌射频消融)或作为联合治疗手段(如术后辅助栓塞减少肿瘤复发)。
策略:强调“减瘤、控制、姑息”,如对无法手术的晚期肿瘤,通过介入治疗缩小病灶、缓解症状。
传统手术
目标:以“根治性切除”为核心,力求彻底清除病灶,适用于早期、局限性疾病。
策略:若病灶范围广或转移,可能需联合放化疗,但对机体整体影响较大。
费用与技术门槛
介入治疗
费用:单次治疗费用可能因器械(如支架、消融针)较昂贵而偏高,但住院周期短、恢复快,整体经济负担可能低于传统手术。
技术要求:依赖高端影像设备(如DSA)和专业介入团队,基层医院普及度较低。
传统手术
费用:手术本身费用相对稳定,但住院、护理、康复成本较高(尤其复杂手术)。
技术要求:依赖外科医生经验,在各级医院普及率更高。
两者如何选择?
实际应用中,介入治疗和传统手术并非对立,而是互补关系。医生会根据患者病情、身体状况等因素制定治疗方案。